文章信息
- 王玉栋,陈红姗,单玉洁,周欣亮,常靓,王龙,吕雅蕾,刘巍. 2015.
- WANG Yudong, CHEN Hongshan, SHAN Yujie, ZHOU Xinliang, CHANG Liang, WANG Long, LV Yalei, LIU Wei. 2015.
- 晚期肺癌患者癌症相关性疲乏的发生及其与血清炎性因子的关系
- Cancer-related Fatigue in Advanced Lung Cancer Patients and Its Relationship with Inflammatory Cytokine in Serum
- 肿瘤防治研究, 2015, 42(06): 576-581
- Cancer Research on Prevention and Treatment, 2015, 42 (06): 576-581
- http://www.zlfzyj.com/CN/10.3971/j.issn.1000-8578.2014.09.002
-
文章历史
- 收稿日期:2014-06-10
- 修回日期:2014-10-29
肺癌是全球范围内最常见的恶性肿瘤之一,发病率及死亡率均位于恶性肿瘤前列,对人类健康造成严重威胁。由于早期诊疗的缺失,多数患者在初诊时即处于疾病进展期。随着生物-心理-社会医学模式的深入人心,生活质量的改善已成为目前肿瘤诊治的一个重要目标。肿瘤相关性症状的困扰使该人群生活质量明显下降。
由于发生率高、持续时间长,对患者日常生活影响明显,且不能通过睡眠及休息改善等特征,癌症相关性疲乏(cancer-related fatigue,CRF)日益受到医护人员及患者的重视。新近研究发现促炎细胞因子(IL-6、IL-1等)在CRF的发生发展中扮演重要角色,同时下丘脑-垂体-肾上腺素轴(hypothalamic pituitary adrenal axis,HPA axis)功能紊乱亦发挥作用。本研究拟通过应用慢性病治疗相关性疲乏功能评估量表(functional assessment of chronic illness therapy-fatigue,FACIT-F)评估晚期肺癌患者CRF发生情况,同时测定血清中C反应蛋白(c-reactive protein,CRP)、皮质醇(cortisol,CORT)、白细胞介素-6(interleukin-6,IL-6)的水平,探究该指标与CRF的相关性,并进行危险因素分析,为进一步研究CRF发生发展机制提供思路和依据。 1 资料与方法
1.1 研究对象
收集2013年7月至2014年2月于河北医科大学第四医院肿瘤内科住院的晚期肺癌患者资料,见表 1。纳入标准:(1)有明确病理或细胞学龄前诊断的肺癌患者,依据美国联合癌症分类委员会(AJCC)、国际抗癌联盟(UICC)2010年制定的第七版肺癌TNM分期及2014年第2版肺癌NCCN(美国国立综合癌症网络)指南[1],处于Ⅲ期的局部晚期及Ⅳ期的晚期肺癌患者;(2)年龄18岁以上;(3)无精神认知障碍,无严重心脏疾病及肝肾功能障碍;(4)预计生存期在3月以上;(5)自愿合作。
 |
应用FACIT-F(中文第4版)疲乏自评量表对患者进行疲乏及相关症状评估,该量表由一般情况和疲乏情况两部分组成。一般情况包括身体状况、社会/家庭状况、情感状况、功能状况4个维度,27个条目,疲乏情况指附加关注维度13个条目,共40个条目。每个条目下设5个等级,包括一点也不、有一点、有些、相当多、很多,分别用0~4分表示。作答内容涉及自填表日期起前7天的主观感受,各子量表总分越高,生活质量越高。其中附加关注子量表得分34分为判定疲乏与否的临界值,量表得分越低,疲乏程度越高[2]。 1.3 血清指标测定
采用免疫比浊法测定血清CRP水平,免疫微粒电发光法测定CORT水平,采用双抗体夹心酶联免疫吸附ELISA法测定IL-6水平。 1.4 步骤
(1)首先向符合条件的患者详细说明本研究的目的、意义、流程等情况,取得调查知情同意书和生物样本获取同意书。以问卷调查形式进行调查研究。对调查者及入组患者进行量表填写规则、注意事项的统一培训。熟悉病例,进行问卷调查,防止出现不必要的漏答或多答,确认资料的完整、真实和准确。如有漏答者,答题条目不应少于32个(总条目数的80%),其中附加关注条目不得少于7个(该维度条目数的50%),否则视为不合格[3]。
(2)在进行疲乏量表评估的7日内收集患者清晨6:30~7:30之间空腹静脉血4 ml,标记姓名、编号、日期,置于EDTA抗凝管中,以2000 r/min离心10 min,分离血清,并置于低温冰箱(-80℃)内待检测。避免使用溶血、高血脂标本。
(3)测定CRP、CORT、IL-6水平,并记录。 1.5 统计学方法
利用SPSS19.0软件,采用频数描述肺癌患者的人口学特征。选取性别、年龄等13个变量,根据数据的正态性和方差齐性,对二分类变量采取t检验或秩和检验,对多分类变量采取单因素方差分析或秩和检验。采用Spearman相关分析方法分析FACIT-F量表得分与血清CRP、CORT、IL-6及其他指标水平的相关程度。采用Logistic回归分析对性别、疼痛、睡眠障碍等进行危险因素分析。以P<0.05为差异有统计学意义。 2 结果
收到的51份问卷中,有3份存在漏填,但条目数均小于3个(编号为13、21、25,分别漏填1项、2项、1项),故不影响研究,问卷全部纳入研究。 2.1 CRF发生率及临床参数对量表得分的影响
27例患者附加关注子量表得分≤34分,CRF发生率为52.9%。性别、年龄、经济情况、文化程度、病理类型、贫血等级、TNM分期、TKI治疗和化疗对生活质量无影响(P>0.05)。吸烟史对社会/家庭子量表得分有显著影响,有吸烟史患者其社会家庭状况得分低于无吸烟史患者(P<0.01)。PS评分对身体状况得分影响显著,PS评分为1分患者得分高于PS评分为2的患者(P<0.05)。存在疼痛的患者身体状况及附加关注得分低于无疼痛患者(P<0.01)。睡眠障碍有无显著影响身体状况、附加关注及总分值得分,存在睡眠障碍者三项得分均明显低于无睡眠障碍患者(P<0.01),见表 1。 2.2 血清学指标水平与量表得分相关性分析
血清CRP水平与身体状况、功能状况、附加关注、总得分呈负相关(P值分别为0.004、0.027、0.007、0.013)。IL-6水平与身体状况、附加关注及总分值呈负相关(P值分别为0.044、0.029、0.023)。CORT水平与量表得分无相关关系。血清胆碱酯酶、白蛋白水平与附加关注得分呈负相关(P=0.014,P=0.000),血红蛋白、白细胞、血小板水平与附加关注得分无明显相关性。见表 2~4。
 |
 |
 |
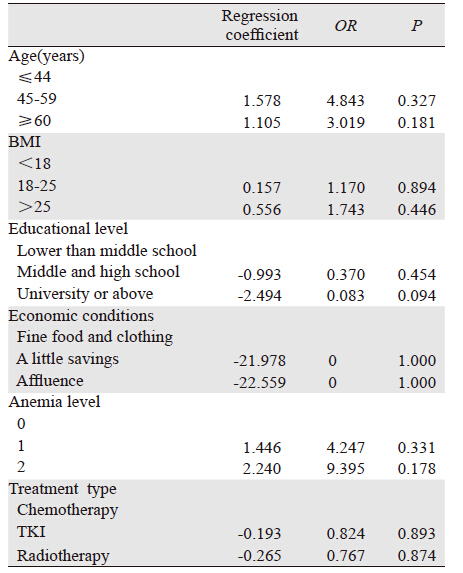
对性别、年龄、BMI、TNM分期、病理类型、经济情况、文化程度、睡眠障碍、疼痛、吸烟史、贫血等级、TKI治疗和化疗因素进行回归分析,睡眠障碍和疼痛是CRF的独立危险因素,OR值分别为6.167、7.405(P=0.010、P=0.005),见表 5、6。
 |
 |
据统计,就全世界范围来看目前发病率最高的癌症是肺癌[4]。而这部分人群在长期带瘤生存及抗肿瘤治疗期间,除了承担心理压力外,还经受疲乏、睡眠障碍、疼痛、焦虑、抑郁等肿瘤相关症候群的困扰。数据显示[5],约25%~99%的肿瘤患者存在疲乏,新近确诊的肿瘤患者中30%~75%被睡眠障碍问题困扰,特别是癌症相关性疲乏(CRF),引起肿瘤科医师的高度重视。与其他肿瘤相比,肺癌患者CRF发生率更高,持续时间更长,所产生的功能性损伤也更多[6]。基于上述情况,本研究对51例晚期肺癌患者进行了CRF发生情况的评估,显示发生率为52.9%,与国内外文献数据接近。
目前尚无统一的CRF定义及诊断标准,被专家学者广为认可的一种定义为NCCN指南中描述:“一种由肿瘤或抗肿瘤治疗引起的令人不安的、持续的身体、情感和(或)认知方面的主观的疲乏感觉及精力衰竭感,并干扰日常生活及功能”[7]。由此可见,CRF是一种临床表现多样,涉及生理、心理、社会多维度的主观体验,并对患者日常生活及机体功能产生不利影响。目前CRF的评估工具有多种,主要为计分形式的自我评估量表。其中该研究中应用的是由Cella教授编著的FACIT-F疲乏量表中文版第4版[8]。由于FACIT-F量表可应用于包括多种肿瘤、HIV、慢性阻塞性肺病等多种慢性疾病及多种治疗情况下的疲乏评估,尚无明确统一的临界值以界定疲乏存在与否。相关研究提示34分作为判定疲乏与否的临界值更加合理[3]。
尽管CRF发生率很高,但其发病机制尚不明确。目前研究中发现的可能病理生理因素包括:促炎细胞因子功能失调、中枢神经系统中下丘脑调节通路及5-羟色胺能系统功能障碍、褪黑素分泌昼夜节律紊乱、相关调节蛋白基因多态性、下丘脑-垂体-肾上腺素轴功能紊乱。大多数疲乏病因机制模型都由一系列复杂的多因素生理过程构成,而非单一理论能够阐明[9, 10, 11]。有研究指出,肿瘤本身、包括化放疗在内的抗肿瘤治疗以及心理压力均能诱导炎性标志物,诸如IL-1、IL-6、IL-8、IL-10、CRP的产生,构成了肿瘤存在的微环境,并通过引起贫血、发热、感染、抑郁、下丘脑-垂体-肾上腺素轴及5-羟色胺能系统功能紊乱从而产生CRF,炎症假说得到越来越多学者的认可[12]。已有多个研究证实患者疲乏程度与循环中IL-6水平相关,但多集中于乳腺癌及前列腺癌,因此本研究选取IL-6作为肺癌患者的测定指标。此外,由于正常人群血清中IL-6水平通常较低,不易测得,而在炎症急性时相,IL-6可诱导CRP的产生,被认为是IL-6活性的理想替代指标,故纳入该研究。测定结果显示IL-6、CRP水平与疲乏程度相关,这与针对其他恶性肿瘤的研究结果一致,说明炎症在CRF机制中扮演重要角色,但是内在作用过程及途径尚不十分清楚。
健康人群皮质醇的分泌及释放存在昼夜节律,一般皮质醇水平最高点在早晨(约6~8点),最低点在凌晨(约0~2点)。通常在上午8~12点间皮质醇水平会骤然下跌,之后全天都持续一个缓慢的下降趋势 [13]。Bower等[14]研究发现,在受到炎症诱导介质刺激后,存在疲乏的乳腺癌患者唾液皮质醇分泌水平降低,循环中IL-6水平升高明显,且两者具有相关性(P<0.05)。提示炎症作用可影响皮质醇及细胞因子的水平。本研究中对51例患者清晨6:30~7:30血清皮质醇进行测定,结果提示CORT水平与CRF发生并无明显相关性。这可能与研究人群、检测方法、标本来源等因素相关,未来仍需要大样本的研究加以验证。
CRF是一种多维度的自身体验,已有相关研究证实[15]:心理及行为方面的因素包括抑郁、睡眠障碍均能影响CRF的发生,进一步研究发现这些症状同样与促炎细胞因子及炎症活动相关。Nishiura等[16]发现肺癌患者睡眠障碍发生率高达56%,且与疼痛、疲乏等症状严重程度相关。此外还有研究发现[17],肿瘤患者心理压力大同样影响疲乏的发生,并且与炎症标志物水平变化相关。这提示,是否存在一个共同的作用途径或机制,例如炎症活动,能够驱动一系列肿瘤相关症状的发生,同时相互影响。Bower等[18]学者已就这一假设进行研究,对乳腺癌患者疲乏、睡眠障碍、抑郁等症状及血清IL-1β、CRP、sTNF-RⅡ等炎症标志物分析,结果提示疲乏与sTNF-RⅡ水平相关,并未观察到睡眠障碍及抑郁与标志物的相关性。由于该研究是横断面研究,故存在一定局限性。本研究虽然得出睡眠障碍及疼痛是CRF的独立危险因素,但并未对三者与血清标志物的关系进行系统分析,仍有进一步探索的空间。
本研究显示年龄、性别、贫血等级、TKI治疗和化疗、TNM分期、BMI、经济情况对量表总得分及疲乏子量表得分无相关性。这可能与样本量较小、样本分布不均有一定关系。生活质量与吸烟史、PS评分相关,既往吸烟史其社会/家庭评分较低,这可能由于家庭成员了解吸烟及肺恶性肿瘤的关系,反对患者吸烟相关。PS评分主要影响身体状况子量表评分,这与PS评分系统制定标准是一致的,该系统主要对患者体力及功能状态进行评估,评分越高体力状况越差。
此外,针对CRF干预治疗的研究不断在进行。治疗措施包括药物及非药物治疗。Yennurajalingam等[19]学者对地塞米松减轻进展期肿瘤患者CRF及其相关症状(疼痛、睡眠障碍、抑郁),提高生活质量进行了随机双盲前瞻性研究,结果提示短期地塞米松治疗(4 mg,bid,d1~14)显著提高患者疲乏量表及生活质量量表得分。另外,近年来非药物治疗研究火热,已有相关研究证实瑜伽、气功、有氧运动、针灸等干预措施能够减轻CRF严重程度[20, 21, 22]。将来可参考相关文献,增加干预措施,同时配合量表评估,监测CRF程度变化,为有效管理提供依据。
| [1] | Ettinger DS, Wood DE, Akerley W, et al. For the National Comprehensive Cancer Network (NCCN). Non-small cell lung cancer clinical practice guidelines in oncology[N]. Version 2.2014. |
| [2] | Van Belle S, Paridaens R, Evers G, et al. Comparison of proposed diagnostic criteria with FACT-F and VAS for cancer-related fatigue: proposal for use as ascreening tool[J]. Support Care Cancer, 2005, 13(4): 246-54. |
| [3] | Butt Z, Lai JS, Rao D, et al. Measurement of fatigue in cancer, stroke, and HIV using the Functional Assessment of Chronic Illness Therapy-Fatigue (FACIT-F) scale[J]. J Psychosom Res, 2013, 74(1): 64-8. |
| [4] | Siegel R, Naishadham D, Jemal A. Cancer statistics, 2012[J]. CA Cancer J Clin, 2012, 62: 10-29. |
| [5] | Liu L, Mills PJ, Rissling M, et al. Fatigue and sleeP quality are associated with changes in inflammatory markers in breast cancer patients undergoing chemotherapy[J]. Brain Behav Immun, 2012, 26(5) : 706-13. |
| [6] | Forlenza MJ, Hall P, Lichtenstein P, et al. Epidemiology of cancer-related fatigue in the Swedish twin registry[J]. Cancer, 2005, 104(9): 2022-31. |
| [7] | National ComPrehensive Cancer Network. Clinical Practice Guidelines in Oncology[N]. 2013. |
| [8] | Hewlett S, Dures E, Almeida C. Measures of fatigue: Bristol Rheumatoid Arthritis Fatigue Multi-Dimensional Questionnaire (BRAF MDQ), Bristol Rheumatoid Arthritis Fatigue Numerical Rating Scales (BRAF NRS) for severity, effect, and coPing, Chalder Fatigue Questionnaire (CFQ), Checklist Individual Strength (CIS20R and CIS8R), Fatigue Severity Scale (FSS),Functional Assessment Chronic Illness Therapy (Fatigue) (FACIT-F), Multi-Dimensional Assessment of Fatigue (MAF), Multi-Dimensional Fatigue Inventory (MFI), Pediatric Quality Of Life (PedsQL) Multi-Dimensional FatigueScale, Profile of Fatigue (ProF), Short Form 36 Vitality Subscale (SF-36 VT), and Visual Analog Scales (VAS)[J]. Arthritis Care Res(Hoboken), 2011, 63 Suppl 11: S263-86. |
| [9] | Bruera E. Cancer-related fatigue: a multidimensional syndrome[J]. J Support Oncol, 2010, 8(4): 175-6. |
| [10] | Barsevick A, Frost M, Zwinderman A, et al. I’m so tired: biological and genetic mechanisms of cancer-related fatigue[J]. Qual Life Res, 2010, 19(10): 1419-27. |
| [11] | Dantzer R, O’Connor JC, Freund GG, et al. From inflammation to sickness and dePression: when the immune system subjugates the brain[J]. Nat Rev Neurosci, 2008, 9(1): 46-56. |
| [12] | De Raaf PJ, Sleijfer S, Lamers CH, et al. Inflammation and fatigue dimensions in advanced cancer patients and cancer survivors: an explorative study[J]. Cancer, 2012, 118(23): 6005-11. |
| [13] | Bower JE, Lamkin DM. Inflammation and cancer-related fatigue: mechanisms, contributing factors, and treatment implications[J]. Brain Behav Immun, 2013, 30 Suppl: S48-57. |
| [14] | Bower JE, Ganz PA, Aziz N, et al. Inflammatory responses to psychological stress in fatigued breast cancer survivors: relationship toglucocorticoids[J]. Brain Behav Immun, 2007, 21(3): 251-8. |
| [15] | Howren MB, Lamkin DM, Suls J. Associations of depression with C-reactive protein, IL-1, and IL-6: a meta-analysis[J]. Psychosom Med, 2009, 71(2): 171-86. |
| [16] | Nishiura M, Tamura A, Nagai H, et al. Assessment of sleep disturbance in lung cancer patients: Relationship between sleep disturbance and pain, fatigue, quality of life, and psychological distress[J]. Palliat Support Care, 2014: 1-7. [Epub ahead of print] |
| [17] | Fagundes CP, Lindgren ME, ShaPirom CL, et al. Child maltreatment and breast cancer survivors: social support makes a difference for quality of life, fatigue and cancer stress[J]. Eur J Cancer, 2012, 48(5): 728-36. |
| [18] | Bower JE, Ganz PA, Irwin MR, et al. Inflammation and Behavioral SymPtoms After Breast Cancer Treatment: Do Fatigue, Depression, and Sleep Disturbance Share a Common Underlying Mechanism?[J]. J Clin Oncol, 2011, 29(26): 3517-22. |
| [19] | Yennurajalingam S, Frisbee-Hume S, Palmer JL, et al. Reduction of cancer-related fatigue with dexamethasone: a double-blind, randomized, placebo-controlled trial in patients with advanced cancer[J]. J Clin Oncol, 2013, 31(25): 3076-82. |
| [20] | He XR, Wang Q, Li PP. Acupuncture and moxibustion for cancer-related fatigue: a systematic review and meta-analysis[J]. Asian Pac J Cancer Prev, 2013, 14(5): 3067-74. |
| [21] | Sadja J, Mills PJ. Effects of yoga interventions on fatigue in cancer patients and survivors: a systematic review of randomized controlled trials[J]. Explore (NY), 2013, 9(4): 232-43. |
| [22] | Cramp F, Byron-Daniel J. Exercise for the management of cancer-related fatigue in adults[J]. Cochrane Database Syst Rev, 2012, 11: CD006145. |
 2015, Vol. 42
2015, Vol. 42