文章信息
- 荣维淇, 吴凡, 余微波, 吴健雄, 王黎明, 田斐, 安松林, 冯莉.
- RONG Weiqi, WU Fan, YV Weibo, WU Jianxiong, WANG Liming, TIAN Fei, AN Songlin, FENG Li.
- 不同肝血流阻断方法对可手术小肝癌预后的影响
- Comparison of Different Methods of Vascular Occlusion in Hepatectomy on Prognosis of Operable Small Liver Cancer Patients
- 肿瘤防治研究, 2015, 42(10): 1020-1023
- Cancer Research on Prevention and Treatment, 2015, 42(10): 1020-1023
- http://www.zlfzyj.com/CN/10.3971/j.issn.1000-8578.2015.10.015
-
文章历史
- 收稿日期: 2015-07-14
- 修回日期: 2015-08-18
外科手术是目前治疗肝癌最有效的方法,但术中失血及输血是术后并发症及长期预后不良的独立影响因素[1, 2]。传统肝十二指肠韧带阻断法(Pringle法)虽可以有效控制出血,但由于阻断全肝血供,导致肝脏缺血缺氧性损伤,可能诱发肝衰竭,同时其仅能阻断门静脉与肝动脉血流而无法防止肝静脉反流出血。为了能够控制手术区域出血的同时,保证非手术区域肝血供、减少肝功能损害,多种解剖性血流阻断法相继提出,并认为效果明显优于Pringle法[3, 4, 5, 6, 7, 8]。但迄今为止,针对阻断方式对于小肝癌生存期的研究罕有报道。本研究回顾性分析我科2003年12月至2013年7月222例小肝癌手术患者的随访资料,对比两种阻断方法对小肝癌治疗效果及预后的影响。
1 资料与方法 1.1 一般资料选择2003年12月至2013年7月中国医学科学院北京协和医学院肿瘤医院病理确诊为小肝癌(本研究定义肿瘤≤5 cm)并接受外科治疗的222例患者资料。全部病例术前肝功能Child-pugh评分为A级,顺利完成手术,无围手术期死亡。对患者进行后续随访,获取其生存时间与终点事件治疗,剔除资料不完整、随访脱落者。222名患者资料中,男185例,女37例。年龄27~74岁,中位年龄54岁。随访时间6~132月,平均随访时间为36.99月,中位随访时间为35月。共有3名患者失访,失访率为1.3%,最终有219例患者进入本研究。
1.2 手术方法肝切除方式包括规则性肝切除术和非规则性肝切除术。规则性肝切除术定义为肝段、联合肝段、肝叶切除术。非规则性肝切除术:本组规则性肝切除术定义之外切除方式。本组病例规则性肝切除术80例,非规则性肝切除术139例。
根据肿瘤部位选择血流阻断方法,普通部位采用无肝门阻断或Pringle法:78例(35.61%)采用无肝门阻断,15例(6.84%)采用Pringle法。高危部位:126例(57.53%)采用选择性适时半肝血流阻断。本研究组定义:普通部位:肝左外叶、肝Ⅴ段、肝Ⅵ段;高危部位:肝中叶、肝Ⅷ段、肝Ⅶ段。
探查肿瘤具备切除条件后游离肝周韧带。Pringle法控制肝十二指肠韧带;选择性适时半肝肝血流阻断法:肝门解剖及阻断:解剖第一肝门,显露肝动脉左右支、门静脉左右支,于血管分支预置阻断带;解剖第二肝门,显露肝左、右静脉,备静脉阻断夹。切肝过程阻断肿瘤侧肝动脉,门静脉及肝静脉分支,保留健侧血供。肝切除过程中,根据肝内主干血管或分支破损、肝创面渗血情况,适时予以血流阻断。完整切除标本后解除阻断。以血管缝合线修补血管破损及肝脏创面,保持残肝自然形态。
1.3 统计学方法采用SPSS17.00统计软件进行分析。随访收集患者生存时间与终点事件(死亡),对生存时间采用Log rank生存分析,计算中位生存时间并绘制Kaplan-Meier生存曲线。同时对三组数据采用Logrank法进行两两比较分析,P值采用Bonferroni法进行校正。所有分析均采用双侧,P<0.05为差异有统计学意义。
2 结果本研究术后治疗分为:术后观察组、术后介入组、术后放疗组和术后介入加放疗组。与肝血流阻断方式进行卡方检验,χ2=0.299。即术后治疗方式在肝血流阻断方式对于小肝癌预后影响中,无显著性作用。
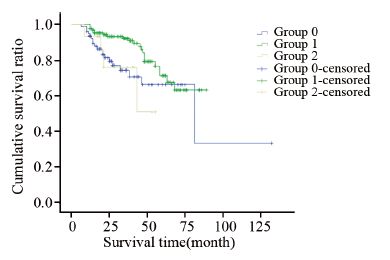
中位生存时间比较:无肝门阻断组5年中位生存时间为25月,选择性适时半肝血流阻断组为41月,Pringle法为21月。采用Log rank法对三组5年中位生存时间进行两两比较分析发现,选择性适时半肝血流阻断与无肝门阻断和Pringle法组患者中位生存时间差异有统计学意义(χ2值分别为5.41、4.219,P值为0.02、0.04)。无肝门阻断组与Pringle法组患者中位生存时间比较,差异无统计学意义(χ2=0.05,P=0.823);选择性适时半肝血流阻断组中位生存时间优于其他两组。
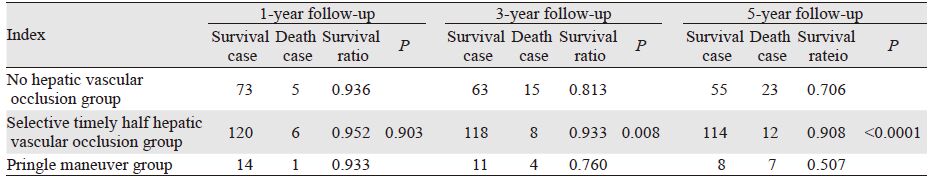
生存率比较:无肝门阻断、选择性适时半肝肝血流阻断与Pringle法组1年生存率分别为93.6%、95.2%与93.3%,三者间差异无统计学意义。3年生存率分别为81.3%、93.3%与76.0%,三者间差异有统计学意义(P=0.008)。5年生存率分别为70.6%、90.8%与50.7%,三者间差异有统计学意义(P<0.001),见表 1。无肝门阻断组、选择性适时半肝血流阻断组与Pringle法组的生存曲线,见图 1。
 |
|
| 0: no hepatic vascular occlusion group; 1: selectively timely half hepatic vascular occlusion group; 2: pringle maneuver group 图 1 选择性适时半肝血流阻断、无肝门阻断法和Pringle法组生存曲线 Figure 1 Survival curves of selectively timely half hepatic vascular occlusion group, no hepatic vascular occlusion group and pringle maneuver group |
小肝癌患者预后受多种因素的影响[9, 10],经研究发现不同肝血流阻断方法对肝癌预后有不同的影响。任何阻断技术都存在残肝组织受缺血再灌注损伤,特别是合并肝硬化患者,有增加肝衰竭甚至死亡可能性[11],并影响远期生存。理想肝血流阻断方法是能够有效控制术中出血,同时也能最大程度减少肝血流阻断后造成缺血再灌注损伤并且操作方便、安全性高[12]。解剖性肝血流阻断迄今无明确定义。目前达成共识是利用肝血供解剖学特点,达到控制局部出血同时保护健肝功能目的的方法,都属于解剖性肝血流阻断的范畴。文献报道较多的有:半肝血流阻断[3, 4]及门静脉主干阻断[5, 6],并认为与Pringle法相比,控制出血效果相同而术后肝功能恢复具有明显优势[3, 4, 5, 6]。我们目前应用的解剖性肝血流阻断方法为选择性适时半肝血流阻断法,其阻断患侧肝血供和(或)出肝血流,而健侧肝血供保持通畅,避免非切除侧肝脏缺血缺氧性损伤,并有利于门脉系统血流动力学稳定,防止肠系膜血管淤血所致的肠黏膜损伤。同时选择性适时半肝血流阻断将肿瘤侧半肝血路与周围血路隔离,避免脱落肿瘤细胞进入血液循环引起肿瘤播散。童颖、杨甲梅研究中提示:半肝血流完全阻断法可有效降低肝癌切除术后早期肺转移发生率并提高患者术后近期无瘤生存率,对预防术中肿瘤播散并改善患者预后有积极意义[13]。张成武等研究中提示:选择性出入肝血流阻断术可作为半肝切除术中血流阻断的首选方法[14]。吴伟顶等研究中提示:选择性出入肝血流阻断肝切除术是一种安全、简便的方法,能有效预防肝静脉破裂出血和术后急性肝功能衰竭,并有助于减少巨大肝癌肝切除术后早期肿瘤复发,提高术后早期无瘤生存率[15]。
本研究探讨选择性适时半肝血流阻断与Pringle法对于小肝癌手术疗效的影响。本研究组中,首选解剖显露第一肝门及第二肝门,阻断患侧肝出和(或)入血流,减少肝肿瘤由门静脉播散转移的概率。本研究结果发现选择性适时半肝血流阻断组与无肝门阻断组、Pringle法组比较,中位生存时间存在统计学差异(P=0.02、P=0.04)。无肝门阻断组与Pringle法组中位生存时间无统计学差异(P=0.823)。选择性适时半肝血流阻断组中位生存时间优于其他两组。本研究提示,选择性适时半肝血流阻断方式相对于Pringle法能显著提高小肝癌患者生存率,改善肝癌患者的预后具有重要意义。
综上所述,选择性适时半肝血流阻断方式是安全、有效的肝血流阻断方法,相对于Pringle法能显著提高小肝癌患者生存时间与生存率,改善肝癌患者的预后。但本研究为回顾性研究,Pringle法组病例数相对偏少等不足,存在偏倚的可能。我们准备在此基础上开展前瞻性研究进一步积累和探讨,进行深入研究。
| [1] | Shiba H, Ishida Y, Wakiyama S, et a1. Negative impact of blood ransfusion on recurrence and prognosis of hepatocellular arcinoma after hepatic resection[J]. J Gastrointest Surg, 2009, 3(9): 1636-42. |
| [2] | Katz SC, Shia J, Liau KH, et al. Operative blood loss independently redicts recurrence and survival after resection of hepatocellular arcinoma[J]. Ann Surg, 2009, 249(4): 617-23. |
| [3] | Liang G, Wen T, Yan L, et al. A prospective randomized omparison of continuous hemihepatic with intermittent total epatic inflow occlusion in hepatectomy for liver tumors[J]. epatogastroenterology, 2009, 56(91-92): 745-50. |
| [4] | Wang HQ, Yang JY, Yan LN. Hemihepatic versus total hepatic nflow occlusion during hepatectomy: a systematic review and eta-analysis[J]. World J Gastroenterol, 2011, 17(26): 3158-64. |
| [5] | Fu SY, Lau WY, Li GG, et al. A prospective randomized controlled rial to compare Pringle maneuver, hemihepatic vascular inflow cclusion, and main portal vein inflow occlusion in partial epatectomy[J]. Am J Surg, 2011, 201(1): 62-9. |
| [6] | Yang Y, Fu SY, Lau WY, et al. Selective main portal vein clamping o minimize the risk of recurrence after curative liver resection or hepatocellular carcinoma[J]. Hepatogastroenterology, 2012, 9(117): 1560-5. |
| [7] | Jin S, Dai CL. Attenuation of reperfusion-induced hepatocyte poptosis is associated with reversed bcl-2/bax ratio in hemihepatic rtery-preserved portal occlusion[J]. J Surg Res, 2012, 74(2): 298-304. |
| [8] | Yang JM, Tong Y, Xie F, et al. Study of bloodless hepatectomy nder occlusion of total hemihepatic vessel[J].Zhonghua Wai Ke a Zhi, 2007, 45(3): 186-8. [杨甲梅, 童颖, 谢峰, 等. 半肝血流全阻断无血肝切除术的临床研究[J]. 中华外科杂志, 2007, 5(3): 186-8.] |
| [9] | Huang JQ, Peng MH, Zou QQ, et al. Cox model analysis of rognostic factors after radical hepatectomy for primary epatocellular carcinoma[J].Zhong Liu Fang Zhi Yan Jiu, 2009, 6(2): 137-9. [黄金球, 彭民浩, 邹全庆, 等. 原发性肝癌切除后预后因素的Cox模型分析[J]. 肿瘤防治研究, 2009, 36(2): 37-9.] |
| [10] | Zhang Q, Zhang W, Zha Y, et al. Long-term survival of single epatocellular carcinoma ≤2cm with microvascular invasion[J].hong Liu Fang Zhi Yan Jiu, 2015, 42(04): 356-8. [张麒, 张文, 勇, 等. 单发2cm以下微血管侵犯肝癌患者的预后生存分析[J]. 肿瘤防治研究, 2015, 42(4): 356-8.] |
| [11] | Zhang CW, Zhao DJ, LIU J, et al. The effect of different epatic vascular exclusion on prognosis of patients undergoing emihepatectomy[J].Zhonghua Pu Tong Wai Ke Za Zhi, 2012, 7(6): 463-6. [张成武, 赵大建, 刘杰, 等. 不同肝血流阻断方对半肝切除手术预后的影响[J]. 中华普通外科杂志, 2012, 7(6): 463-6.] |
| [12] | Yang P, Qing L, Qian HX. Clinical application of hemihepatic ascular control in hemihepatectomy for hepatoma[J].Zhejiang in Chuang Yi Xue, 2010, 12(3), 237-8. [杨鹏, 秦磊, 钱海鑫. 择性半肝血流阻断在肝癌半肝切除术中的应用[J]. 浙江临床学, 2010, 12(3), 237-8.] |
| [13] | Tong Y, Yang JM. The role of complete hemihepatic vascular xclusion in the prevention of tumour dissemination during epatectomy[J].Zhonghua Gan Dan Wai Ke Za Zhi, 2012, 18(7): 12-4. [童颖, 杨甲梅. 半肝血流完全阻断预防肝癌切除术中肿播散的作用[J]. 中华肝胆外科杂志, 2012, 18(7): 512-4.] |
| [14] | Zhang CW, Zhao DJ, Liu J, et al. The effect of different hepatic ascular exclusion on prognosis of patients undergoing emihepatectomy[J].Zhonghau Pu Tong Wai Ke Za Zhi, 2012. 7(6): 463-6. [张成武, 赵大建, 刘杰, 等. 不同肝血流阻断方对半肝切除手术预后的影响[J]. 中华普通外科杂志, 2012, 7(6): 463-6.] |
| [15] | Wu WD, Hu ZM, Zhao DJ, et al. Effects of selective hepatic ascular occlusion on the prognosis of patients undergoing hepatic esection for huge liver cancer[J].Zhonghau Xiao hua Wai Ke Za hi, 2012, 11(6): 514-7. [吴伟顶, 胡智明, 赵大建, 等. 选择性出肝血流阻断在巨大肝癌肝切除术中的应用[J]. 中华消化外科 志, 2012, 11(6): 514-7.] |
 2015, Vol. 42
2015, Vol. 42


