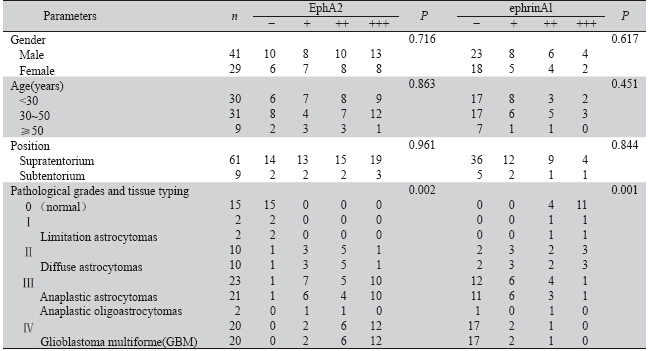
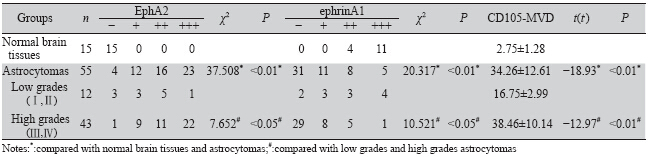
研究发现受体酪氨酸激酶(receptor tyrosinekinases, RTKs)家族成员受体EphA2及其配体 ephrinA1在乳腺癌、前列腺癌、胃癌、卵巢癌等 多种恶性肿瘤的发生发展中共同起着复杂而重要 的作用,与肿瘤的增殖、血管生成、转移及不良 预后密切相关,其复杂的机制至今还没有完全阐 明。肿瘤的血管新生通常以肿瘤内微血管密度 (microvessel density,MVD)来表示。有研究认为, MVD既可作为反映血管生成程度的指标也可作为 反映胶质瘤预后的一项独立指标[1]。
截至目前,有关EphA2、ephrinA1和CD105- MVD在人脑星形细胞瘤中的联合研究、对预后 评估是否具有协同作用,国内外尚未见报道。本 研究通过免疫组织化学的方法,检测不同级别 人脑星形细胞瘤组织与正常人脑组织中EphA2、 ephrinA1、CD105的表达情况,并探讨三者与星形 细胞瘤发生、发展以及患者预后的相关性,从而 为脑星形细胞瘤的临床靶向治疗及预后评估提供 新的理论依据。 1 材料与方法 1.1 标本
收集河北医科大学第二医院神经外科2008年 12月—2011年12月经手术切除脑星形细胞瘤标本 55例,资料完整,所有病例均在手术显微镜下获 得全切除,并在术后接受超选择化疗和放疗。平 均年龄(45.02±16.13)岁;作为对照的15例正常 脑组织通过脑外伤后内减压术获得,平均年龄为 (47.60±14.32)岁。所有组织均行病理组织学检 查确诊,并按照WHO(2007年)中枢神经系统肿 瘤分类、分级标准进行临床病理分期。其中Ⅰ级2 例,Ⅱ级10例,Ⅲ级23例,Ⅳ级20例。为了方便 统计,将Ⅰ~Ⅱ级归为低级别组,Ⅲ~Ⅳ级归为高 级别组。患者的生存资料主要通过门诊随访、电 话随访以及发随访信的方法获取,预后资料不完全 者按照截尾数据处理。 1.2 主要试剂
EphA2、ephrinA1兔抗人多克隆抗体(浓缩 型,用时按1:100稀释),CD105兔抗人单克隆抗 体(即用型工作液)及免疫组织化学二抗试剂盒 均购于北京中杉生物技术有限公司。 1.3 免疫组织化学法
采用链霉素-生物素过氧化物酶(SP)染色法, 具体操作步骤按SP试剂盒说明进行。设立阳性对 照,以PBS代替一抗作阴性对照。 1.4 EphA2、ephrinA1表达结果判定
参考相关文献[2]进行肿瘤细胞阳性判定。染色 程度评价根据阳性细胞的百分比和染色强度相加之 和分为0~3级,0级:0~1分为阴性(−);1级:2~3分 为弱阳性(+);2级:4~5分为中度阳性(++);3级: 6~7分为强阳性(+++);染色程度1~3级为阳性。 1.5 CD105表达结果判定及MVD计算
参照Weidner[3]报道的方法进行测定,避开肿瘤 坏死或出血区域,在低倍镜(×100)下选择新生血 管最丰富的“热点”(“hot spot”)区,每例标本观察 1张切片,计数5个高倍镜视野(×400)下微血管数 值,计算平均值作为该例切片的MVD值。 1.6 统计学方法
采用SPSS13.0统计软件进行统计学分析,不 同组间EphA2、ephrinAl表达水平的比较采用χ2检 验,CD105标记的微血管密度(MVD)组间比较 采用近似t检验,EphA2、MVD和ephrinAl之间相 关性分析采用Pearson相关,不同组间生存期比 较采用单因素生存分析Kaplan-Meier方法,并经 Log rank检验;多因素预后分析采用Cox模型。P <0.05表示差异有统计学意义。 2 结果 2.1 EphA2、ephrinA1和CD105- MVD的表达及其 与脑星形细胞瘤临床病理特征的关系
EphA2 、ephrinA1、CD105蛋白阳性染色主 要定位于细胞质和细胞膜,呈棕黄色或棕褐色颗 粒,核不着色,见图 1。星形细胞瘤组织内微 血管内皮细胞尚存在少量EphA2的表达。它们的 表达与患者性别、年龄及胶质瘤位置无明显相 关性(P>0.05),与星形细胞瘤病理分级明显相关 (P<0.05),见表 1。其中EphA2在星形细胞瘤的阳 性表达率(51/55)明显高于正常脑组织,差异有统 计学意义(P<0.01);且随着星形细胞瘤恶性程度增 加,表达逐渐增强,高级别星形细胞瘤组(Ⅲ~Ⅳ) 中EphA2 、CD105-MVD两者表达显著高于低级 别组(Ⅰ~Ⅱ级),差异有统计学意义(P<0.01),见 表 2、图 1。ephrinA1则具有相反的趋势,在正常 组织中呈阳性表达,在大多数星形细胞瘤中呈阴 性或弱阳性(+)表达且恶性程度越高,表达水平 越低,见表 2、图 2。CD105-MVD在脑星形细胞瘤 组表达均值(34.26±12.61)明显高于正常脑组织组 (2.75±1.28),差异有统计学意义(P<0.01);且高 级别星形细胞瘤组CD105-MVD的表达值(38.46 ±10.14)明显高于低级别星形细胞瘤组(16.75± 2.99),差异有统计学意义(P<0.01),见表 2、 图 3。当EphA2阳性表达及ephrinA1阴性表达增强 时,星形细胞瘤组织的CD105-MVD值也逐渐增加, CD105-MVD在EphA2表达阳性的星形细胞瘤组织 中表达均值(35.72±11.97)明显高于EphA2表达 阴性的星形细胞瘤组(17.60±6.58),差异显著 (P<0.01);但CD105-MVD在ephrinA1表达阳性 的星形细胞瘤组表达均值(25.80±8.93)却明显 低于ephrinA1表达阴性的星形细胞瘤组(39.19± 10.20),差异有统计学意义(P<0.05)。
|
|
表 1 星形胶质细胞瘤标本EphA2和ephrinAl免疫组织化学染色评分与临床病理学特征的关系 Table 1Relastionship of EphA2 and ephrinA1 IHC scores and clinicopathologic parameterss |
|
|
表 1 EphA2、ephrinA1和CD105-MVD在正常脑组织及星形细胞瘤组织中的表达 Table 2Expressions of EphA2,ephrinA1 and CD105-MVD in astrocytomas and normal brain tissues by immunohistochemistry |
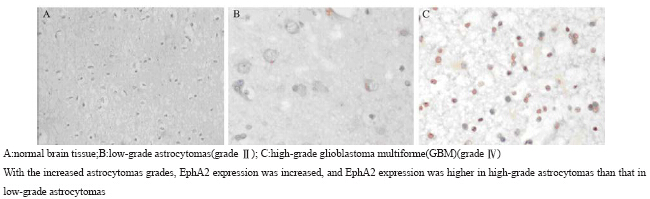 |
图 1EphA2在正常脑组织及星形细胞瘤中的表达(SP ×400) Figure 1EphA2 expression in normal brain tissues and astrocytomas by immunohistochemistry(SP ×400) |
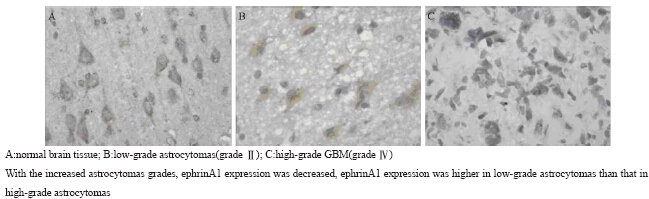 |
图 2ephrinA1在正常脑组织及星形细胞瘤组织中的表达(SP ×400) Figure 2ephrinA1 expression in normal brain tissues and astrocytomas by immunohistochemistry(SP ×400) |
EphA2 、ephrinA1、CD105蛋白阳性染色主 要定位于细胞质和细胞膜,呈棕黄色或棕褐色颗 粒,核不着色,见图 1~3。星形细胞瘤组织内微 血管内皮细胞尚存在少量EphA2的表达。它们的 表达与患者性别、年龄及胶质瘤位置无明显相 关性(P>0.05),与星形细胞瘤病理分级明显相关 (P<0.05),见表 1。其中EphA2在星形细胞瘤的阳 性表达率(51/55)明显高于正常脑组织,差异有统 计学意义(P<0.01);且随着星形细胞瘤恶性程度增 加,表达逐渐增强,高级别星形细胞瘤组(Ⅲ~Ⅳ) 中EphA2 、CD105-MVD两者表达显著高于低级 别组(Ⅰ~Ⅱ级),差异有统计学意义(P<0.01),见 表 2、图 1。ephrinA1则具有相反的趋势,在正常 组织中呈阳性表达,在大多数星形细胞瘤中呈阴 性或弱阳性(+)表达且恶性程度越高,表达水平 越低,见表 2、图 2。CD105-MVD在脑星形细胞瘤 组表达均值(34.26±12.61)明显高于正常脑组织组 (2.75±1.28),差异有统计学意义(P<0.01);且高 级别星形细胞瘤组CD105-MVD的表达值(38.46 ±10.14)明显高于低级别星形细胞瘤组(16.75± 2.99),差异有统计学意义(P<0.01),见表 2、 图 3。当EphA2阳性表达及ephrinA1阴性表达增强 时,星形细胞瘤组织的CD105-MVD值也逐渐增加, CD105-MVD在EphA2表达阳性的星形细胞瘤组织 中表达均值(35.72±11.97)明显高于EphA2表达 阴性的星形细胞瘤组(17.60±6.58),差异显著 (P<0.01);但CD105-MVD在ephrinA1表达阳性 的星形细胞瘤组表达均值(25.80±8.93)却明显 低于ephrinA1表达阴性的星形细胞瘤组(39.19± 10.20),差异有统计学意义(P<0.05)。 2.2 EphA2、ephrinA1和CD105-MVD表达的相关性 EphA2表达与CD105-MVD呈显著正相关(r= 0.713,P<0.05),ephrinA1表达与CD105-MVD呈显 著负相关(r=−0.772,P<0.05),EphA2的表达与 ephrinA1的表达呈显著负相关(r=−0. 912,P<0.05)。
 |
图 3CD105在正常脑组织及星形细胞瘤组织中的表达(SP ×400) Figure 3CD105 expression in normal brain tissues and astrocytomas by immunohistochemistry(SP ×400) |
在55例星形细胞瘤标本中,EphA2、ephrinA1 均阳性25例,EphA2阳性、ephrinA1阴性26 例,EphA2阴性、ephrinA1阳性2例,EphA2、 ephrinA1均阴性2例。按照星形细胞瘤标本中 EphA2、ephrinA1的阴性阳性表达和CD105-MVD 的高低表达(以均值34.26为界,分为低表达组 L-CD105-MVD(≤34.26)和高表达组H-CD105- MVD(>34.26)分别进行Kaplan-Meier生存分 析,见图 4,并对星形细胞瘤患者随访资料进行 单因素Log rank检验,发现EphA2阳性ephrinA1 阴性CD105-MVD高表达的星形细胞瘤患者较三 者均阳性或三者均阴性或EphA2阴性ephrinA1 阳性、CD105-MVD低表达的患者生存期明显缩 短。表明EphA2、ephrinA1和CD105-MVD均是 影响星形细胞瘤预后的因素,且具有重要的预后 意义。多因素Cox风险模型分析也显示EphA2、 CD105-MVD和ephrinA1都是风险因子,EphA2 (1.981)和CD105-MVD(0.965)的回归参数均为 正值,说明其表达越高,生存期越短;ephrinA1的 回归参数为负值(−1.114),说明其表达越高,生存 期越长。EphA2阳性表达、CD105-MVD值增高、 ephrinA1阴性表达均提示星形细胞瘤患者死亡的 风险增加,其中EphA2的相对危险度最高为5.861 (P=0.012),说明EphA2阳性表达的患者死亡的 风险为阴性表达患者的5.861倍,CD105-MVD的相 对危险度次之为2.625(P=0.021),ephrinA1的相 对危险度最小为0.328(P=0.028)。
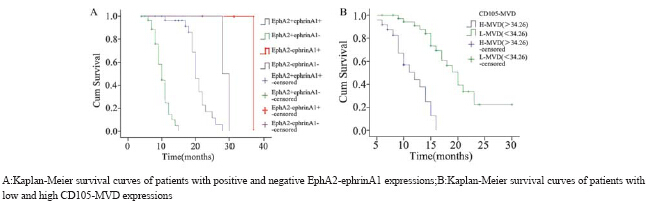 |
图 4CD105在正常脑组织及星形细胞瘤组织中的表达(SP ×400) Figure 4CD105 expression in normal brain tissues and astrocytomas by immunohistochemistry(SP ×400) |
脑胶质瘤(gliomas)是颅内最常见的原发性神经 上皮恶性肿瘤,占脑肿瘤的30%~60%,其中星形 细胞起源的胶质瘤最多见,由于胶质瘤细胞的侵 袭性生长,即便是采用手术、化疗、放疗等综合 治疗措施,患者的平均生存期也仅为12~15月。 3.1 EphA2- ephrinA1在星形细胞瘤中可能的作用
研究显示EphA2在脑胶质瘤、肾细胞癌等[4, 5, 6] 多种恶性肿瘤中均高表达。而ephrinA1可高表达 于结肠癌、胃癌、肝癌、肾癌及前列腺癌等[6]多 种恶性肿瘤,但也有报道ephrinA1在大多数乳腺 癌细胞中呈低水平表达[7]。本实验证实星形细胞 瘤中EphA2的表达与ephrinA1的表达呈显著负相 关,ephrinA1低表达时,EphA2则过表达;相反, ephrinA1高表达时,EphA2则呈低表达。实验中 发现星形细胞瘤组织内微血管内皮细胞也存在少 量EphA2的表达,说明EphA2可能参与脑星形细 胞瘤血管的生成。本研究证实CD105-MVD在脑 星形细胞瘤中表达明显高于正常脑组织,EphA2 表达与CD105-MVD呈显著正相关,ephrinA1表达 与CD105-MVD呈显著负相关,即随着EphA2阳性 表达强度增加及ephrinA1阴性表达强度增加,星形 细胞瘤组织的CD105-MVD也逐渐增加,这可能是 由于星形细胞瘤大量新生血管形成并促进了星形 细胞瘤细胞的侵袭性改变和失控性增殖。笔者认 为EphA2- ephrinA1不仅可能与星形细胞瘤细胞恶 性程度及侵袭性有关,而且还与血管生成有关, EphA2的过表达与ephrinA1的缺陷表达可能协同参 与星形细胞瘤血管生成。 3.2 EphA2- ephrinA1、CD105-MVD与星形细胞瘤患者预后可能的关系
通过随访发现EphA2、CD105-MVD阳性、 ephrinA1阴性的星形细胞瘤患者较三者均阳性或三 者均阴性或EphA2、CD105-MVD阴性ephrinA1阳 性的患者生存期明显缩短,说明EphA2、CD105- MVD高表达、ephrinA1低表达与高级别星形细胞 瘤和不良预后密切相关。这与COX模型多因素预 后分析结论“EphA2、CD105-MVD和 ephrinA1均 是重要的恶性脑星形细胞瘤预后相关风险因子, 均具有重要的预后意义”相一致。李侠等[8]针对90 例星形胶质瘤的回顾性研究证实EphA2表达水平与 肿瘤病理分级和细胞增殖呈正相关,与细胞凋亡 呈负相关,强烈提示EphA2是重要的脑胶质瘤预后 相关因子。EphA2也可作为预测肾细胞癌、乳腺癌 等[9, 10]患者生存率、复发及预后的一个重要因素。 Wang等[4]对32例GBM进行长期随访,发现EphA2 的高表达对预测GBM患者总体生存有价值,而对 预测胶质瘤复发没有意义。而Li等[5]研究发现:恶 性脑胶质瘤患者中EphA2呈阴性或弱阳性表达者生 存期显著长于EphA2呈强阳性或阳性表达的患者, 认为EphA2对于预测恶性胶质瘤患者总体生存期和 肿瘤复发均有意义。本研究也发现EphA2阳性表达 和高表达组患者的生存率明显低于阴性表达和低 表达组,与Li等[5]的结果相一致。
尽管EphA2对于恶性脑星形细胞瘤患者的预后 评估有显著价值,但在本组病例中也发现少部分 EphA2呈阳性表达的病例预后却较好,提示依靠 EphA2单因素预测患者预后并不完善。ephrinAl作 为EphA2的主要配体,可通过调控EphA2的表达诱 导肿瘤恶性表型[11]。Li等[5]研究结果显示ephrinAl 呈不同水平表达的患者总生存期和无进展生存期 差异无统计学意义,认为ephrinAl并非恶性脑胶质 瘤预后的相关因子,而本研究Kaplan-Meier生存分 析及Log rank检验显示ephrinA1阳性表达患者的生 存率明显高于阴性表达组,Cox风险模型生存分析 显示ephrinA1是胶质瘤风险因子,其表达越低, 生存期越短,具有预后意义,这与Li等[5]的结果 显著不同。本组星形细胞瘤标本呈EphA2阳性、 ephrinAl阴性表达模式的患者预后显著差于标本呈 EphA2、ephrinAl其他表达模式的患者,笔者认为 将EphA2和ephrinAl作为共同指标用于评估恶性脑 星形细胞瘤患者的预后更有意义。相关研究[12]也 充分显示EphA2和ephrinAl相互作用、共同影响肿 瘤生物学特性,并证实ephrinAl和EphA2可作为宫 颈癌、卵巢癌等恶性肿瘤的共同预后判断指标。
MVD是目前公认的最能反映血管形成能力、 作用最直接的因子。大多数研究认为高表达的 MVD值提示肿瘤更易于发生转移,是预后不佳的 指标。研究表明CD105仅在处于增殖状态的肿瘤组 织血管内皮细胞上强表达,在新生血管生成中是 必需的,是血管内皮细胞增殖的理想标志之一[13]。 因此本实验采用CD105标记MVD值。生存分析显 示,MVD是星形细胞瘤风险因子,其表达越高, 生存期越短,MVD阳性表达和高表达组患者的生 存率明显低于阴性表达和低表达组,其相对危险 度仅次于EphA2,具有重要预后意义。张晓飞等[14] 研究认为MVD具有很好的指示预后能力,可以作 为非小细胞肺癌及食管癌的独立预后因子。朱燕 等[15]也报道MVD值与肿瘤的分期、增殖转移、生 存期显著相关,可以作为独立的预后指标,而且 本研究中EphA2阳性表达组的MVD值明显高于阴 性表达组;ephrinA1阴性表达组的MVD值明显高 于阳性表达组,说明EphA2高表达及ephrinA1低表 达的胶质瘤中,血管生成更为活跃。
因此,EphA2、MVD和 ephrinA1均是重要的 恶性脑胶质瘤预后相关风险因子,EphA2阳性表 达、MVD值增高、ephrinA1阴性表达均将提示胶 质瘤死亡的风险增加,均具有重要的预后意义。同 时检测EphA2、MVD和ephrinAl的表达对于评估患 者预后和指导术后放、化疗方案的选择具有重要 意义,可能为胶质瘤的个体化治疗指明新的出路。
| [1] | Korkolopoulou P,Patsouris E,Kavantzas N,et al.Prognostic implications of microvessel morphometry in diffuse astrocytic neoplasms[J].Neuropathol Appl Neurobiol,2002,28(1):57-66. |
| [2] | Merritt WM, Kamat AA, Hwang JY, et al. Clinical and biological impact of EphA2 overexpression and angiogenesis in endometrial cancer[J]. Cancer Biol Ther,2011,10(12):1306-14. |
| [3] | Weidner N. Current pathologic methods for measuring intratumoral microvessel density with in breast carcinoma and other solid tumors[J]. Breast Cancer Res Treat,1995,36(2):169-80. |
| [4] | Wang LF, Fokas E, Bieker M, et al. Increased expression of EphA2 correlates with adverse outcome in primary and recurrent glioblastoma multiforme patients[J].Oncol Rep, 2008,19(1):151-6. |
| [5] | Li X, Wang L, Gu JW, et al. Up-regulation of EphA2 and down regulation of EphrinA1 are associated with the aggressive phenotype and poor prognosis of malignant glioma[J]. Tumour Biol,2010,31(5):477-88. |
| [6] | Xu JS, Zhang JX, Geng TH, et al. Expression of EphA2 and ephrinA1 in human renal cell carcinoma and its relationship with angiogenesis[J]. Zhonghua Zhong Liu Za Zhi, 2009, 31(6):438-41.[徐金升,张俊霞,耿同会,等.肾癌中EphA2和 EphrinA1的表达及其与微血管密度的关系[J]. 中华肿瘤杂 志,2009, 31(6):438-41.] |
| [7] | Wykosky J, Palma E, Gibo DM, et al. Soluble monomeric EphrinA1 is released from tumor cells and is a functional ligand for the EphA2 receptor[J]. Oncogene,2008, 27(58):7260-73. |
| [8] | Li X,Li AM,Wang L, et al. Relationship of EphA2 gene expression with pathologic grade proliferation and apoptosis of brain actrocytic tumors[J]. Zhonghua Shen Jing Wai Ke Za Zhi, 2008,24(11):818-21.[李侠,李安民,王莉,等.EphA2基因在脑星形 胶质细胞瘤的表达[J].中华神经外科杂志,2008,24(11): 818- 21.] |
| [9] | Herrem CJ, Tatsumi T, Olson KS, et al. Expression of EphA2 is prognostic of disease-free interval and overall survival in surgically treated patients with renal cell carcinoma[J].Clin Cancer Res,2005,11 (1):226-31. |
| [10] | Wang D,Qi FJ. Expression of EphA2 and E-cadherin in breast cancer and their relationship with prognosis[J]. Zhongguo Zu Zhi Hua Xue Yu Xi Bao Hua Xue Za Zhi,2010,19(1):66-71.[王丹,齐 凤杰. EphA2和E-cadherin在乳腺癌中的表达及其与患者预后 的关系[J]. 中国组织化学与细胞化学杂志,2010,19(1):66-71.] |
| [11] | Fang YW, Qiu WN, Geng SM, et al. Correlation of both EphA2- ephrinA1 and tumorigenesis and targeted therapy potency[J]. Zhong Liu Fang Zhi Yan Jiu,2012,39(6):750-3. [方艳伟,邱文娜, 耿少梅,等.EphA2-ephrinA1与恶性肿瘤发生的关系及靶向治疗 潜能探讨[J].肿瘤防治研究,2012,39(6):750-3.] |
| [12] | Wu D,Li SS,Qiao YH, et al. Expressions of EphA2 gene in squamous cell cervical carcinoma and effect on prognosses[J]. Zhengzhou Da Xue Xue Bao(Yi Xue Ban), 2004,39(3):381-5. [吴 丹,李珊珊,乔玉环,等.宫颈鳞癌组织中EphA2基因的表达[J].郑 州大学学报(医学版),2004,39(3):381-5.] |
| [13] | Wang YF,Ding YL,Shi GS, et al. Expression and correlation of TGF-β1 and CD105 in glioma tissues[J].Zhong Liu Fang Zhi Yan Jiu, 2007,34(12):932-4,987.[王艳芬,丁永玲,施公胜,等. 脑胶质 瘤组织中TGF-β1和CD105蛋白表达及其相关性[J]. 肿瘤防治 研究,2007,34(12):932-4,987.] |
| [14] | Zhang XF,Liu YM,Liu LQ, et al. The Detective Significance of Microvascular Density in Non-Small-Cell Lung Cancer and Esophageal Carcinoma[J].Zhong Liu Ji Chu Yu Lin Chuang, 2011,24(2):109-11.[张晓飞,刘艳梅,刘立群,等. 非小细胞 肺癌和食管癌微血管密度的检测意义[ J ] .肿瘤基础与临 床,2011,24(2):109-11.] |
| [15] | Zhu Y,Yang QC,Liu HB, et al. Expression and signifi cance of HIF- 1αand CD105 in cervix carcinoma tissues[J]. Zhonghua Bing Li Xue Za Zhi,2008,37(4):264-5.[朱燕,杨其昌,刘宏斌,等.人缺氧诱 导因子1α与CD105在宫颈癌中的表达及意义[J].中华病理学杂 志,2008,37(4):264-5.] |
 2014, Vol.41
2014, Vol.41