2.超声影像科,
3.病理科
2.Department of Ultrasonic,
3.Department of Pathology
近年来随着乳腺癌普查的推广及早期诊断技 术的不断进步,早期乳腺癌的发现率大大提高, 大部分患者经治疗后可获得长期生存,预后也因 此得到极大改善。如何提高患者的生活质量,成 为当今越来越重视的课题。手术仍然是早期乳 腺癌治疗的重要方式,术后患侧上肢的淋巴水肿 一直是一种较为常见的并发症,严重者极大影响 到了患者的生活质量。尽管随着手术技术的改善 及新型器械的应用,这一并发症较以往已有了很 大的下降,但是仍然不可完全避免,而关于其发 生的机制及危险因素尚不完全明了。基于此,国 外学者[1]近年来提出腋窝反向淋巴作图(axillary reverse mapping,ARM)的概念,以希望通过此理 念来进一步减少腋窝淋巴结清扫术(axillary lymph node dissection,ALND)后上肢淋巴水肿的发生。 ARM作为一项新理念、新技术,具有较大的临床 应用前景。因此,本研究对50例术前腋窝影像学 检查阴性的浸润性乳腺癌患者术中行ARM,探讨 影响ARM成败的因素,以及ARM技术对乳腺癌患 者ALND后患侧上肢淋巴水肿的影响。 1 资料与方法 1.1 一般资料
选取在蚌埠医学院第一附属医院肿瘤外二科 2010年10月—2012年1月就诊并确诊为浸润性乳 腺癌、拟行改良根治术的患者50例,术前腋窝影 像学检查均阴性,TNM临床分期T1~3N0M0,均为 女性,术前均未行放化疗,年龄(51.34±10.65) 岁,最小年龄30岁,最大年龄75岁,中位年龄51 岁。体质量指数(body mass index,BMI)(23.97 ±2.67)。最小BMI 18.91,最大BMI 29.75,中位 BMI 23.69。所有病例术前均取得患者签字同意, 若术中发现可疑肿大淋巴结,行术中快速病理检 查,若证实为无转移,继续行ARM,若有转移, 则放弃ARM。术后若病理有腋窝淋巴结转移,根 据美国国立综合癌症网络(NCCN)乳腺癌规范化 治疗指南,即建议其术后加行放疗。 1.2 手术方式
根据Nos等[2]的方法,在乳腺癌手术中暴露腋 窝后,于上臂内侧皮肤皮下及肌肉内注射约2~5 ml 的亚甲蓝染料,然后抬高上肢以增加回流,随后 继续解剖腋窝,仔细寻找,如发现蓝染的淋巴导 管及淋巴结,予以保留,并行腋窝Ⅰ、Ⅱ站淋巴 结清扫,说明ARM成功。如不能清晰识别出蓝染 的淋巴管及淋巴结,则行常规腋窝Ⅰ、Ⅱ站淋巴 结清扫,说明ARM失败。 1.3 患侧上肢淋巴水肿测量方法
以国际上最常采用的测量手臂周径变化的方 法,即从腕部开始每隔4cm测量一次周径,直到腋 下,取两侧手臂同一部位差值的最大值。本研究 数据为对50例患者术后3月随访时测得。 1.4 统计学方法
分别对年龄、BMI、两手臂周径差值做正态性 检验,验证符合正态分布;应用两样本t检验分别 分析ARM成功与ARM失败两组内年龄、BMI、两 手臂周径差值的关系;应用Logistic回归,去除年 龄、BMI等可能的混杂因素后,分析ARM成败与 否对两手臂周径差值的影响。取P<0.05为差异有 统计学意义。 2 结果
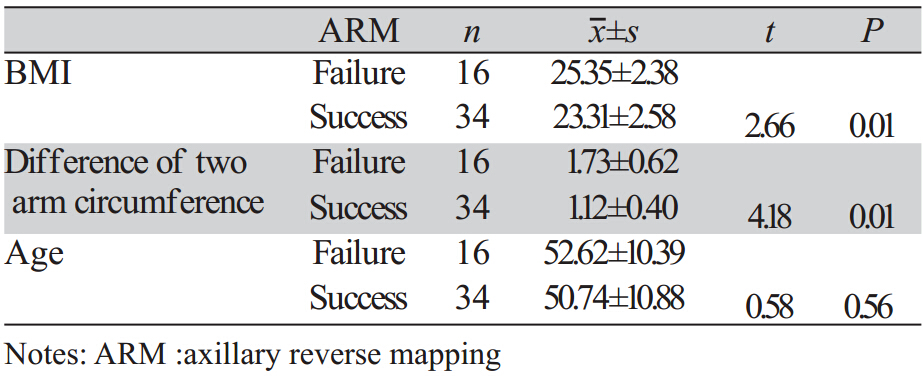
50例中ARM成功的有34例(68%),ARM未 成功的有16例(32%)。对年龄、BMI、两手臂周 径差值做正态性检验,P均>0.05,证明符合正态 分布。50例患者年龄、BMI、两手臂周径差等情 况,见 表1。
|
|
表1 乳腺癌患者年龄、BMI、两手臂周径差值 Table 1Age, BMI and difference of two arm circumference of 50 breast cancer patients |
两样本t检验发现,ARM成功组BIM和两 手臂周径差值均低于失败组,差异有统计学意 义(P均=0.01),两组年龄差异无统计学意义 (P=0.56),见 表2。
|
|
表2 乳腺癌患者不同腋窝反向淋巴作图情况各影响因素分析 Table 2 Various factors in different ARM situations of breast cancer patients |
应用Logistic回归分析,去除可能影响因素 BMI、年龄的混杂影响,发现ARM成功与否是影响上肢淋巴水肿发生的独立危险因素(P=0.02, OR=16.39)。说明ARM失败行ALND,术后上 肢淋巴水肿发生的危险度是保留ARM淋巴结的 ALND的16.4倍。 3 讨论
随着对乳腺癌的深入研究和诊疗技术的进 步,早期乳腺癌的诊断率越来越高。乳腺癌患者 经正规化治疗后,5年生存率较以往已经大幅提 高,部分患者获得了长期生存。如何保证患者治 疗后的生活质量,越来越得到重视。目前,对早 期乳腺癌患者,手术治疗仍然是最重要的治疗方 法。尽管随着对乳腺癌疾病的认识程度的提高, 前哨淋巴结活检术(sentinel lymph node biopsy, SLNB)逐渐得到外科医生们的认同,避免了一部 分患者行ALND,并带来了术后生活质量上的高度 提升。但ALND作为乳腺癌手术的重要组成部分, 仍然有着广泛的适应证,尤其是不具备SLNB技术 和经验的基层医院,ALND仍作为乳腺癌术中的常 规项目,由此带来的术后患侧上肢水肿的发生, 成为最常见的并发症,Pavlista 等[3]研究揭示,原 因可能在于术中切断了上肢的淋巴回流。近些年 国外学者[4]率先提出针对乳腺癌腋窝反向淋巴结作 图的概念,其理论在实践中获得越来越多人的认 可。
腋窝反向淋巴作图(ARM)是对上肢的淋巴 管和淋巴结作图,在ALND中予以保留这些淋巴管 和淋巴结,这种方法的前提是保留的淋巴管和淋 巴结没有癌细胞转移。亚洲学者Han等[5]研究认为, 除非临床N分期较高,ALND中保留ARM淋巴结是 安全可行的方法。Gobardhan等[6]研究发现腋窝有 淋巴结转移的患者,ARM淋巴结转移率也明显增 高。因此,ARM手术仅适用于早期腋窝无明显肿 大淋巴结的患者。
本文中对50例患者通过术中向上臂内侧皮 下及肌肉内注射亚甲蓝染料的方法,对上肢回 流向腋窝的淋巴管和淋巴结显影,成功率为68% (34/50),ARM淋巴结通常位于腋静脉和肩胛 下血管的夹角内,相当于第二肋间壁神经水平。 该方法简单、省时、易于掌握。研究发现,利用 放射性核素来标记ARM淋巴结[7]或者应用荧光成 像系统来识别ARM淋巴管和淋巴结[8]可显著提高 ARM淋巴结的识别率,但缺点是耗时费力、技术 要求高,难以掌握。
本文通过测量BMI来反映患者的肥胖程度, 是一种相比体质量更加客观和公认的方法。结果 显示,ARM失败组,BMI值比ARM成功组高, 差异具有统计学意义,究其可能原因,在于肥胖 患者,腋窝脂肪组织丰富,淋巴管数量丰富,管 径细小,位置隐蔽,并且粗大的脂肪颗粒和淋巴 结混杂,相对较难辨认和保留,而体形较瘦的患 者,淋巴管数量相对较少,管径较粗、位置较 浅、淋巴结明显,相对容易显影和被发现。所以 肥胖的患者ARM成功率低。
目前对于上肢淋巴水肿的定义国际和国内尚 没有一个统一的标准,本文所采用的是一种较为 通行的方法,即通过测量两手臂统一部位,取差 值,差值越大,说明水肿越明显。发现成功实施 ARM并保留上肢回流淋巴管和淋巴结的患者,上 肢水肿程度要明显轻于ARM失败的患者。并且通 过Logistic回归分析,去除年龄和BMI混杂因素的 影响,ARM成败是影响上肢淋巴水肿发生的独立 危险因素(P=0.02,OR=16.39)。说明ARM失败 行ALND,术后上肢淋巴水肿发生的危险度是保留 ARM淋巴结的ALND的16.4倍。Boneti 等[9]研究证 实,保留ARM淋巴结可以安全有效地降低上肢淋 巴水肿的发生率。国内学者[10]报道,ALND的范围 越大,上肢淋巴水肿的程度越高,可能就是未能 保留上肢回流的淋巴管和淋巴结。
因此,对于腋窝无明显淋巴结肿大的早期浸 润性乳腺癌患者,术中行ARM,并竭尽所能地保 留住ARM淋巴管和淋巴结,能最大限度地减少乳 腺癌患者ALND术后上肢淋巴水肿的发生率,提高 患者的生活质量。
该手术的局限性在于不同外科医生的认知和 熟练程度不同,ARM的成功率可能差别较大。开 展ARM,仍需要资质较高的医生来严格把握ARM 的适应证,仅适用于较早期的患者,并取得患者 的知情权,而对于那些腋窝有明显肿大淋巴结的 中晚期乳腺癌患者,淋巴引流的方向发生改变, 从乳腺引流向腋窝的淋巴管可能通过交通支逆流 到ARM淋巴结,在这种情况下,很难做到既要保 护ARM淋巴结,又要达到根治肿瘤的目的。对于 腋窝淋巴结转移到何种程度才会影响到ARM淋巴 结,目前学术界仍没有形成共识,因而有学者[11] 对其肿瘤学安全性提出质疑。有人认为ARM需结 合SLNB同时开展,前哨淋巴结(SLN)有转移的患 者,ARM淋巴结亦有可能转移,极少数患者SLN 和ARM淋巴结重合[12],因此要切除ARM淋巴结。 但国内Deng等[13]最近对ARM安全性的研究发现,即使SLN阳性的患者,保留ARM淋巴结也是安全 可行的,是否保留ARM淋巴结与腋窝淋巴结的病 理状态无关。我们目前的做法是,经过严格病例 筛选,行ALND保留ARM淋巴结的乳腺癌患者, 如术后病理检查发现腋窝出现至少一枚阳性淋巴 结,就需要进一步行放射治疗及综合治疗。
总之,对早期乳腺癌术中行染料法腋窝反向 淋巴结作图,可有效减少术后上肢的淋巴水肿, 该方法简单、切实可行。
| [1] | Thompson M, Korourian S, Henry-Tillman R, et al. Axillary reverse mapping(ARM): a new concept to identify and enhance lymphatic preservation[J]. Ann Surg Oncol,2007,14(6):1890-5. |
| [2] | Nos C, Lesieur B, Clough KB, et al. Blue dye injection in the arm in order to conserve the lymphatic drainage of the arm in breast cancer patients requiring an axillary dissection[J]. Ann Surg Oncol,2007,14(9):2490-6. |
| [3] | Pavlista D, Eliska O. Relationship between the lymphatic drainage of the breast and the upper extremity: a postmortem study[J]. Ann Surg Oncol,2012,19(11):3410-5. |
| [4] | Noguchi M. Axillary reverse mapping for breast cancer[J]. Breast Cancer Res Treat,2010,119(3):529-35. |
| [5] | Han JW, Seo YJ, Choi JE, et al. The efficacy of arm node preserving surgery using axillary reverse mapping for preventing lymphedema in patients with breast cancer[J]. J Breast Cancer,2012,15(1):91-7. |
| [6] | Gobardhan PD,Wijsman JH,van DalenT, et al. ARM: axillary reverse mapping - the need for selection of patients[J]. Eur J Surg Oncol,2012, 38(8):657-61. |
| [7] | Britton TB, Solanki CK, Pinder SE,et al. Lymphatic drainage pathways of the breast and the upper limb[J]. Nucl Med Commun, 2009,30(6):427-30. |
| [8] | Noguchi M, Noguchi M, Nakano Y,et al. Axillary reverse mapping using a fluorescence imaging systemin breast cancer[J]. J Surg Oncol,2012,105(3):229-34. |
| [9] | Boneti C, Badgwell B, Robertson Y, et al. Axillary reverse mapping (ARM): initial results of phase IItrial in preventing lymphedema after lymphadenectomy[J]. Minerva Ginecol,2012,64(5):421-30. |
| [10] | Song YL. Preliminary analysis of upper limb lymphedema after breast cancer peration[J]. Zhongguo Yi Shi Jin Xiu Za Zhi(Wai Ke Ban),2007,30(5):52-61. |
| [11] | Pavlista D, Koliba P, Eliska O. Axillary reverse mapping--chance to prevent lymphedema in breast cancer patients[J]. Ceska Gynek ol,2011,76(5):355-9. |
| [12] | Boneti C, Korourian S, Diaz Z, et al. Scientific Impact Award: Axillary reverse mapping(ARM) to identify and protect lymphatics draining the arm during axillary lymphadenectomy[J]. Am J Surg, 2009,198(4):482-7. |
| [13] | Deng H, Chen L, Jia W, et al. Safety study of axillary reverse mapping in the surgical treatment for breast cancer patients[J]. J Cancer Res Clin Oncol,2011,137(12):1869-74. |
 2014, Vol.41
2014, Vol.41