2.河南省登封市人民医院耳鼻喉科;
3.郑州大学第一附属医院病理科
2.Department of Ear-Nose-Throat, People’s Hospital of Dengfeng;
3.Department of Pathology, The First Affi liated Hospital of Zhengzhou University
喉癌确诊后的主要治疗手段仍为手术和放射治 疗[ 1 ],对早期喉癌患者,根治性放疗可达到与手术 治疗相同的生存率,且能保存患者喉部发音及吞咽功能。化疗对喉癌患者疗效欠佳,本研究旨在对中 晚期喉癌患者行根治性手术后,给予单纯放射治疗 或同期放化疗后总生存率的差异进行比较,并探讨 影响患者预后的因素。为临床治疗方案的选择及对 患者预后的效果分析提供理论依据。 1 资料与方法 1.1 临床资料
收集2007—2008年郑州大学第一附属医院放 疗科行放疗的喉全切或次全切术后患者195例, 所有标本均经病理证实为喉鳞状细胞癌。男179例,女16例,男女比例为11.21。声门上型53例 (27.2%),声门型131例(67.2%),声门下型11例 (5.6%),年龄45~78岁,中位年龄63岁。107例患 者行术后同期放化疗,88例患者术后单纯放射治 疗。入选标准:(1)无远处转移;(2)无明显心、 肝、肾、造血功能异常;(3)临床病例资料完整; (4)签署知情同意书并配合随访。 1.2 治疗方法
所有病例均于术后四周内开始行放射治疗, 采用60Co-γ射线或6MV-X射线常规放射治疗,仰卧 位双侧水平照射野照射36~40 Gy时避开颈髓,原 发病灶处继续加量照射,使总剂量达60~70 Gy, 预防性照射区剂量为50 Gy/25 f。同期放化疗组采 用以顺铂为基础的化疗方案(顺铂+5-氟尿嘧啶、 顺铂+多西紫杉醇),于放疗第一天开始时实施。 1.3 随访及统计学方法
随访信息来自电话及门诊复查资料,采用 SPSS17.0统计软件,计数资料采用X2检验,检验水 准α=0.05;Kaplan-meier法及Log rank法对预后因素 行单因素分析,Cox比例风险模型行多因素分析。 2 结果 2.1 总的生存情况
截至2013年1月1日,195例中死亡79例,3年生存 率为73.33%(143/195),5年生存率为59.48%(116/195)。 2.2 不同治疗方案不良反应的发生情况
同期放化疗和单纯放疗患者最常见的不良 反应分别为急性放射性黏膜反应、消化道反应 和骨髓抑制。其中,同期放化疗组出现急性放 射性黏膜反应51例(47.7%),消化道反应76例 (71.0%),Ⅰ~Ⅱ级骨髓抑制63例(58.9%),Ⅲ ~Ⅳ级骨髓抑制27例(25.2%);单纯放疗组发生 急性放射性黏膜反应28例(31.8%),消化道反应 4例(4.5%),Ⅰ~Ⅱ级骨髓抑制45例(51.1%), Ⅲ~Ⅳ级骨髓抑制11例(12.5%)。 2.3 不同治疗方案的生存曲线比较
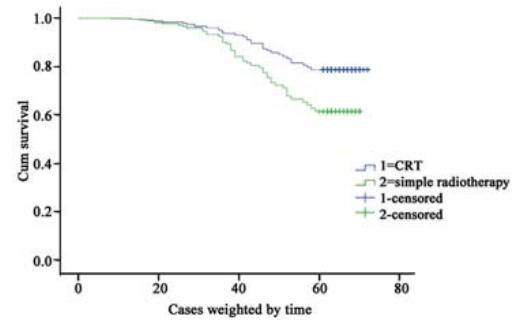
术后同期放化疗组生存率明显高于单纯放射 治疗组(P=0.000),见图1。
 |
CTR: chemoradiotherapy
图1 晚期喉癌术后患者同步放化疗组与单纯放疗组的生存
率比较
Figure 1 Comparison of the survival rate between CRT
group and simple radiotherapy group of patient with advance postoperative-laryngeal cancer |
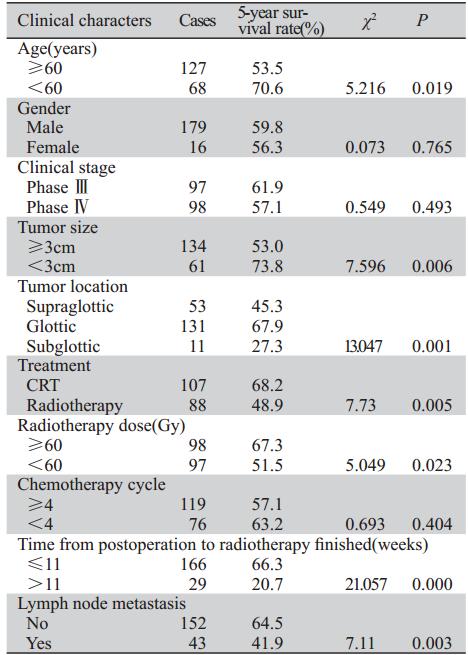
单因素分析结果表明:放疗剂量、年龄、治 疗方案、肿瘤大小、肿瘤部位、术后至放疗结束 时间、有无淋巴结转移是影响患者生存预后的重 要因素,即放疗剂量≥60 Gy、年龄<60岁、术后 行放化疗联合治疗、肿瘤<3 cm、声门型喉癌、能 够在术后11周以内完成放射治疗且无淋巴结转移 的患者预后较好,见表1。
|
|
表1 影响晚期喉癌术后患者预后的单因素分析 Table 1 Univariate analysis of prognostic fators for survival of patients with advanced postoperative laryngeal cancer |
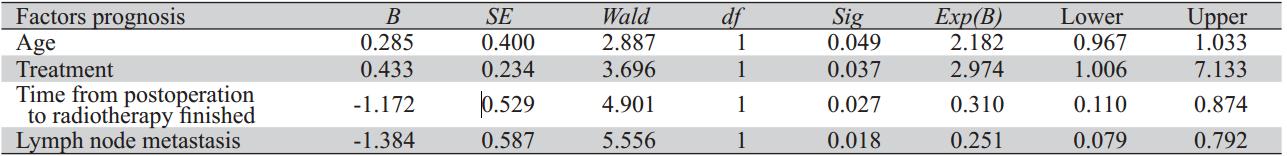
Cox回归分析结果表明:患者年龄、治疗方 案、术后至放疗结束时间、有无淋巴结转移是影 响预后的独立因素,见表2。
|
|
表2 影响晚期喉癌术后患者预后的Cox模型多因素分析 Table 2 Cox multivariate analysis of prognostic fators for survival of patients with advanced postoperative laryngeal cancer |
目前喉癌的主要治疗手段有:手术、放疗、 化疗、分子靶向治疗等,根据患者发病部位、性 质、肿瘤大小、与周围组织的关系及患者需求等 来选择最佳的治疗方案。手术方式根据病情可选 择喉部分切除术、(扩大)全喉切除、颈廓清术 (颈淋巴结清扫术)等。皇甫辉等[ 2 ]报道采用横向 水平喉切除术和会厌成形术可减轻患者术后误呛 的发生率,术后9~14天即可经口进食,缩短了术 后恢复时间且不影响患者总体生存率。术后3年 无病生存率可达85.7%。术后患者如有淋巴结包膜外侵犯、手术切缘阳性、T4期病变、N2~N3病 变、周围神经浸润及血管内瘤栓形成应行放射治 疗或同期放化疗[ 3 ]。放化疗综合治疗结合了放疗 的局部控制效应和化疗的全身扩散效应,在控制 局部病变及改善生存率方面表现出明显优势[ 4 ]。 同期放化疗不仅缩短了总治疗疗程,且减少了肿 瘤细胞的加速再增殖及耐药细胞亚群的出现, 使总杀伤效应增强。Specenier等[ 5 ]采用Meta分析 得出同期放化疗患者5年生存率较单纯放射治疗 得到8%的生存增益。Forastiere等[ 6 ]报道同期放 化疗治疗晚期喉癌2年局控率为78%,明显高于 单纯放疗(56%)。均与本组病例得出的结论相 一致。晚期喉癌患者术后四周内,给予同期放 化疗治疗或放疗联合应用分子靶向药物,且能在 术后11周内完成放疗者能获得较高的生存收益。
本研究195例患者初诊时颈部淋巴结转移者24 例,其中17例行颈部淋巴结清扫术。CN0患者随 诊过程中出现颈部肿瘤复发19例,即隐性淋巴结 转移19例,总淋巴结转移率22.05%(43/195),隐性 淋巴结转移率9.74%(19/195)。Cox分析示同期放 化疗、颈部淋巴结转移是影响预后的独立因素, 可能与同期放化疗较单纯术后放疗能进一步降低 颈部淋巴结转移率,对原发肿瘤部位的局控率更 高有关。声门上区癌颈部淋巴结转移早且转移率 高,照射野应充分包括原发病灶及颈部区域性引 流淋巴结,即使淋巴结转移阴性的患者,也应做 上、中颈淋巴引流区的预防性照射。早期声门癌 颈部淋巴结转移率低,但晚期患者病变侵及声门 上、下区者,转移率可达30%,有上颈淋巴结转移 患者,放射野应同时包括下颈、锁骨上区淋巴引 流区。声门下区毛细淋巴管相对较少,照射野除 肿瘤原发灶外,应包括下颈、锁骨上淋巴结、喉 前、气管前、气管旁淋巴结。
Forastiere等[ 6 ]报道与单纯放疗相比较,同期 放化疗总的不良反应(早期及晚期)的发生率达 82%,而单纯放疗组为61%。以顺铂为基础的同期 放化疗发生Ⅲ级及以上黏膜炎的发生率为39%,Ⅲ 级以上的白细胞减少和中性粒细胞减少的发生率 分别为34%和30% [ 7 ]。本研究显示同期放化疗组不 良反应发生率较单纯放疗组高,主要表现为急性 放射性黏膜反应、消化道反应及骨髓抑制,但经 积极对症处理后,均可耐受并完成治疗。如对出 现急性黏膜反应的患者,可给予抗炎、止痛、激 素类药物雾化吸入或缓慢含服减轻症状,一般情 况下不考虑暂停放疗;因顺铂可引起明显的消化 道不适症状,可给予止吐、胃黏膜保护剂等药物 应用,必要时更换卡铂等胃肠道反应轻的铂类药 物;如出现明显骨髓抑制,可暂停放化疗,给予 升白细胞或血小板药物应用,必要时输血、抗炎 积极对症支持治疗。
喉癌患者术后生存期较长,因此治疗的重心 逐步放在提高患者喉保存率,保留喉部发音功能 及提高患者生存质量。IMRT相对普通放射治疗 使肿瘤组织受量更高,对易发淋巴区域的包括性 更强,而正常组织受量更低,并发症发生率降 低。李旭等[ 8 ]对24例局部晚期未手术喉癌患者行 IMRT联合诱导及同步化疗治疗,得出2年生存率 67.9%,与Lee等[ 9 ]报道的2年生存率69%接近。 IMRT治疗可减轻放疗不良反应的发生,近期疗效 好,但无长期生存率研究及大宗数据报道进一步 证实。随着放射治疗技术的进一步发展,可望为 喉癌晚期综合治疗提供新的思路。
| [1] | Nguyen-Tan PF, Le QT, Quivey JM, et al. Treatment results and prognostic factors of advanced T3-4 laryngeal carcinoma: the University of California,San Francisco (UCSF) and Stanford University Hospital (SUH) experience.[J]. Int J Radiat Oncol Biol Phys,2001,50(5);1172-80. |
| [2] | Huangfu H, Wang B, Kong W,et al. Partial horizontal laryngectomy and epiglottiplasty[J].Huazhong Ke Ji Da Xue Xue Bao,2006,26 (1):108-10.[皇甫辉,王斌权,孔维佳,等. 水平横向喉切除术和会 厌切除术的研究[J]. 华中科技大学学报,2006,26(1):108-10.] |
| [3] | Winn RJ, McClure J. The NCCN clinical practice guidelin es in oncology:a primer for users[J]. J Natl Compr Canc Netw,2003,1(1):5-13. |
| [4] | Karasawa K, Kunogi H, Hirai T, et al. Radiotherapy with fraction size of 2.25 Gy in T1-2 laryngeal and hypopharyngeal cancer[J]. J Radiat Res,2013,54(4):684-9. |
| [5] | Specenier PM, Vermorken JB. Recurrent head and neck cancer: current treatment and future prospects.[J]. Expert Rev Anticancer Ther,2008,8(3):375-91. |
| [6] | Forastiere AA, Goepfert H, Maor M, et al. Concurrent chemotherapy and radiotherapy for organ preservation in advanced laryngeal cancer[J]. N Engl J Med, 2003,349(22):2091-8. |
| [7] | Bernier J, Vrieling C. Docetaxel in the management of patients with head and neck squamous cell carcinoma[J]. Expert Rev Anticancer Ther,2008,8(7):1023-32. |
| [8] | Li X,Jin F,Wu WL,et al. Clinical study of induction and synchronous chemotherapy with intensity-modulated radiotherapy for the treatment of locally advanced laryngeal cancer[J].Zhonghua Fang She Yi Xue Yu Fang Hu Za Zhi,2011,31(4):470-2. |
| [9] | Lee NY,O’Meara W,Chan K,et al. Concurrent chemotherapy and intensity-modulated radiotherapy for locoregionally advanced laryngeal and hypopharyngeal cancers[J]. Int J Radiat Oncol Biol Phys,2007,69(2):459-68. |
 2014, Vol.41
2014, Vol.41